Guide médical complet comparant le laser médical et lumière pulsée (IPL) : définitions scientifiques, indications, risques, sécurité et cadre légal français.
À Paris, l’épilation dite « définitive » est devenue omniprésente. Les vitrines affichent laser, diode, IPL, technologies “nouvelle génération”. Pourtant, derrière ces termes parfois interchangeables dans le discours commercial, se cachent des réalités scientifiques et réglementaires profondément différentes.
Confondre laser médical et lumière pulsée revient à assimiler deux technologies qui n’obéissent ni aux mêmes principes physiques, ni au même niveau de précision, ni au même encadrement juridique.
Ce guide médical complet a pour objectif de clarifier ces différences, d’en exposer les indications, les contre-indications, les effets secondaires potentiels et le cadre légal français, afin de permettre un choix éclairé et sécurisé.
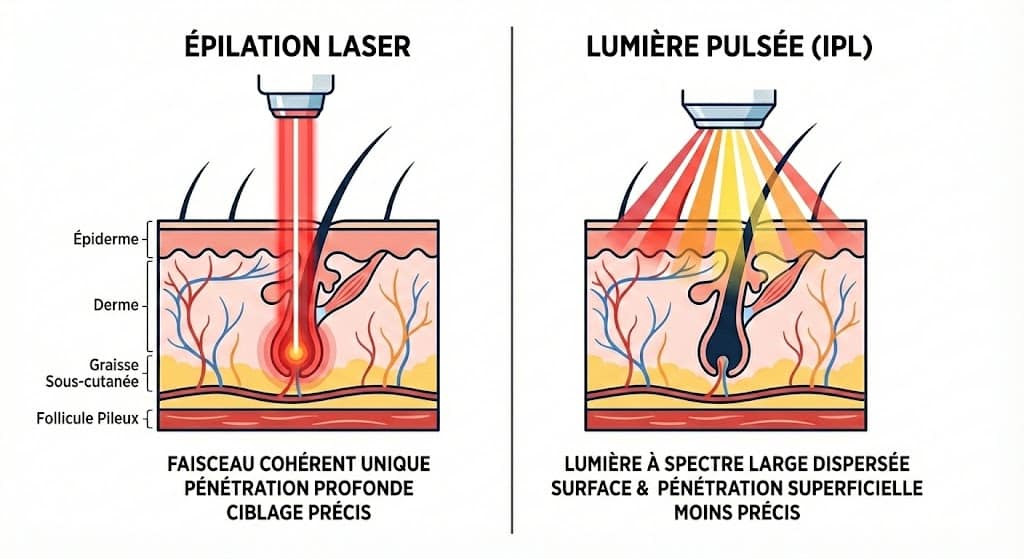
Le laser médical repose sur une émission lumineuse parfaitement structurée. Il produit une lumière monochromatique, c’est-à-dire composée d’une seule longueur d’onde, cohérente et concentrée en un faisceau précis. En épilation, cette longueur d’onde cible spécifiquement la mélanine contenue dans le follicule pileux. L’énergie lumineuse est absorbée, transformée en chaleur et provoque la destruction sélective des structures germinatives responsables de la repousse. Ce mécanisme porte le nom de photothermolyse sélective.
La lumière pulsée intense, ou IPL (Intense Pulsed Light), fonctionne différemment. Elle émet un spectre lumineux large, composé de multiples longueurs d’onde. Des filtres permettent d’en restreindre partiellement la diffusion, mais le faisceau reste moins sélectif et moins concentré que celui d’un laser. L’effet thermique obtenu est plus diffus, moins ciblé, et dépend davantage des paramètres choisis et de la qualité de l’appareil.
Il ne s’agit donc pas d’une simple nuance technique : il s’agit de deux approches physiques distinctes, avec des implications cliniques différentes.
Le laser médical trouve sa place dans le traitement des hyperpilosités constitutionnelles, des hirsutismes d’origine hormonale, des folliculites récidivantes ou encore des pseudofolliculites de la barbe. Chez certaines patientes présentant un syndrome des ovaires polykystiques, il peut s’intégrer dans une prise en charge globale après évaluation endocrinologique.
L’objectif n’est pas simplement esthétique : il peut s’agir d’améliorer la qualité de vie, de réduire des inflammations chroniques ou de corriger un retentissement psychologique.
La lumière pulsée est parfois proposée dans des situations de pilosité modérée, chez des patients recherchant une réduction progressive plutôt qu’une destruction folliculaire durable. Toutefois, elle ne produit pas le même niveau de sélectivité thermique que le laser médical, ce qui peut influencer la stabilité des résultats.
Dans tous les cas, l’indication doit être individualisée. La nature du poil, le phototype cutané, le contexte hormonal et les attentes du patient conditionnent le choix de la technologie.
L’exposition à une énergie lumineuse intense n’est jamais un acte anodin. Certaines situations imposent une abstention stricte, notamment la présence d’une infection cutanée active, d’une lésion pigmentée suspecte non évaluée ou la prise de médicaments fortement photosensibilisants.
Le bronzage récent constitue également un facteur de risque important, car l’augmentation de la mélanine épidermique accroît le risque de brûlure.
D’autres situations relèvent d’une prudence renforcée plutôt que d’une interdiction formelle : antécédents de troubles pigmentaires, déséquilibres hormonaux non explorés, traitements dermatologiques récents. Seule une consultation préalable permet d’identifier ces éléments.

Même dans un cadre médical rigoureux, des réactions transitoires peuvent survenir. Une rougeur localisée, un œdème périfolliculaire ou une sensation de chaleur sont des manifestations attendues, témoignant de l’effet thermique recherché.
Plus rarement, des complications peuvent apparaître : brûlure superficielle, hyperpigmentation post-inflammatoire, hypopigmentation. Le risque dépend de la puissance délivrée, du phototype, du réglage des paramètres et de l’expertise de l’opérateur.
La précision du laser permet un ajustement fin des paramètres en fonction du phototype et de la zone traitée. L’IPL, en raison de son spectre plus large, offre une sélectivité moindre, ce qui peut augmenter le risque pigmentaire sur les peaux foncées si l’évaluation initiale est insuffisante.
En France, l’épilation laser à visée d’épilation durable relève du champ médical. Elle engage la responsabilité du praticien, impose une traçabilité des paramètres utilisés et suppose la capacité à diagnostiquer et prendre en charge d’éventuelles complications.
Cette dimension réglementaire n’est pas un détail administratif. Elle traduit la reconnaissance du caractère potentiellement iatrogène d’une énergie lumineuse puissante appliquée à la peau.
La lumière pulsée, historiquement plus diffusée en instituts, ne bénéficie pas du même niveau d’encadrement dans la pratique courante, même si les obligations générales de sécurité demeurent.
La différence technologique s’accompagne donc d’une différence juridique structurante.
La consultation préalable ne constitue pas une formalité commerciale. Elle permet d’évaluer le phototype selon la classification de Fitzpatrick, d’identifier les facteurs de risque, d’adapter la longueur d’onde et les paramètres énergétiques, et d’expliquer les bénéfices attendus comme les risques potentiels.
Elle permet également de rechercher une cause hormonale en cas d’hyperpilosité atypique. Sans cette étape, le traitement risque d’être inefficace ou inadapté.
Toute énergie capable de détruire un follicule est capable de brûler la peau si elle est mal utilisée. L’évaluation médicale conditionne la sécurité du geste.
À Paris, l’offre en épilation dite “définitive” est abondante. Les vitrines se multiplient, les promesses se ressemblent. Pourtant, lorsqu’il s’agit d’exposer sa peau à une énergie lumineuse capable de modifier durablement les tissus, la question ne devrait jamais être uniquement tarifaire.
Elle devrait être médicale.
Choisir un centre médical à Paris signifie avant tout bénéficier d’un diagnostic individualisé. Chaque peau possède une histoire, chaque pilosité une physiologie propre, chaque patient un contexte hormonal spécifique. Une hyperpilosité peut révéler un trouble endocrinien sous-jacent. Une pigmentation cutanée peut modifier radicalement le choix de la longueur d’onde. Une cicatrisation atypique peut transformer un acte banal en complication durable.
Seul un environnement médical structuré permet d’intégrer ces variables dans la décision thérapeutique.
La performance d’un laser ne réside pas uniquement dans sa puissance, mais dans la manière dont il est paramétré. Fluence, durée d’impulsion, diamètre de spot, système de refroidissement : ces éléments déterminent l’efficacité et la sécurité du traitement.
Dans un centre médical, ces réglages ne sont pas standardisés à l’aveugle. Ils sont adaptés à la physiologie du patient, à son phototype, à la zone traitée et à son historique cutané. Cette approche réduit le risque pigmentaire, améliore la reproductibilité des résultats et optimise la destruction folliculaire.
La technologie est un outil. L’expertise clinique en est la garantie.
En France, l’épilation laser à visée durable relève du champ médical. Cette exigence n’est pas théorique : elle engage la responsabilité du praticien, impose une traçabilité des paramètres et suppose la capacité à diagnostiquer et traiter d’éventuelles complications.
Ce cadre constitue une protection pour le patient. Il implique :
Dans un environnement où les frontières entre esthétique et médical peuvent sembler floues, la réglementation française reste un repère de sécurité.
Paris impose un niveau d’exigence particulier. Les patients recherchent des résultats visibles mais naturels, efficaces mais sécurisés. L’objectif n’est pas la surenchère technologique, mais la justesse.
Un centre médical implanté à Paris doit répondre à cette double attente : performance technique et prudence médicale.
Choisir le Centre du Champ de Mars, c’est privilégier une approche où la décision thérapeutique précède la technologie. Chaque indication d’épilation laser fait l’objet d’une évaluation préalable, intégrant le phototype, la nature du poil, les antécédents médicaux et les attentes du patient.
Implanté dans plusieurs arrondissements stratégiques de la capitale — notamment à Paris 1, 6, 9 et 15 — le centre s’inscrit dans un environnement médical structuré, où l’exigence réglementaire française s’associe à une approche individualisée.
L’objectif n’est pas simplement de réduire une pilosité.
Il s’agit d’apporter une réponse adaptée, sécurisée et durable.
Dans un domaine où l’énergie lumineuse pénètre la peau, la précision n’est pas un luxe. Elle est une obligation. La sécurité n’est pas un argument marketing. Elle est une responsabilité.
Choisir un centre médical à Paris, et en particulier le Centre du Champ de Mars, revient à placer l’indication médicale au cœur du traitement.
Parce que la différence entre laser et lumière pulsée ne se résume pas à une technologie.
Elle se joue dans l’évaluation, la maîtrise et l’encadrement du geste.
La différence fondamentale réside dans la nature physique de la lumière émise. Le laser médical délivre une longueur d’onde unique, cohérente et hautement ciblée, permettant une destruction sélective du follicule pileux par photothermolyse. La lumière pulsée intense (IPL), en revanche, émet un spectre large de longueurs d’onde filtrées mais non cohérentes, produisant un effet thermique plus diffus et moins spécifique. Cette distinction explique les différences d’efficacité, de précision et de stabilité des résultats.
Oui, dans la majorité des indications, le laser médical est plus efficace pour obtenir une réduction durable de la pilosité. Sa longueur d’onde spécifique cible directement la mélanine du poil et permet d’atteindre un seuil thermique suffisant pour altérer durablement les structures germinatives. L’IPL peut entraîner une diminution progressive de la densité pilaire, mais la stabilité des résultats est généralement moins prévisible et nécessite plus fréquemment des séances d’entretien.
Non. La lumière pulsée intense (IPL) n’est pas un laser. Elle ne produit pas une lumière monochromatique cohérente, mais un spectre lumineux large composé de multiples longueurs d’onde. Même si certains dispositifs utilisent des filtres pour cibler partiellement la mélanine, la technologie reste physiquement différente d’un laser médical.
On ne parle pas d’éradication absolue et définitive de tous les poils, mais de réduction durable significative. Le laser permet de détruire un grand nombre de follicules en phase active. Cependant, l’influence hormonale, le cycle pilaire et le vieillissement peuvent justifier des séances d’entretien à distance. La durabilité des résultats est néanmoins supérieure à celle obtenue avec la lumière pulsée.
La consultation médicale préalable permet d’évaluer le phototype cutané, de rechercher d’éventuelles contre-indications, d’identifier une cause hormonale sous-jacente en cas d’hyperpilosité atypique et d’adapter précisément les paramètres énergétiques. Elle garantit également l’information loyale sur les risques et la signature d’un consentement éclairé. Sans cette évaluation, le risque de brûlure ou de troubles pigmentaires augmente significativement.
Utilisé dans un cadre médical avec des paramètres adaptés, le laser est sûr. Cependant, comme toute énergie thermique intense, il peut provoquer des effets secondaires si les réglages sont inadaptés. Les complications potentielles incluent des brûlures superficielles ou des troubles pigmentaires transitoires. La sécurité dépend essentiellement de l’évaluation préalable et de l’expertise du praticien.
Le laser cible la mélanine. Il est donc inefficace sur les poils blancs, très blonds ou dépigmentés, qui ne contiennent pas suffisamment de pigment pour absorber l’énergie lumineuse. Les poils foncés répondent généralement mieux au traitement.
Pour les phototypes élevés, les lasers à longueur d’onde plus longue, comme le Nd:YAG, sont généralement privilégiés car leur pénétration plus profonde réduit le risque d’absorption épidermique excessive. L’évaluation médicale est indispensable pour limiter le risque d’hyperpigmentation post-inflammatoire.
Les différences de prix reflètent la technologie utilisée, le cadre réglementaire, la responsabilité médicale engagée, l’assurance professionnelle, la traçabilité des paramètres et la gestion des complications éventuelles. L’épilation laser en France relève d’un acte médical, ce qui implique des obligations légales et assurantielles spécifiques.
La sécurité dépend avant tout de l’évaluation et des réglages. Toutefois, en raison de son spectre lumineux large et moins sélectif, l’IPL peut exposer à un risque pigmentaire accru sur certaines peaux si elle est mal paramétrée. Le laser permet un ciblage plus précis, ce qui peut améliorer la maîtrise du risque lorsque le traitement est réalisé médicalement.
Le nombre de séances dépend de la zone, du cycle pilaire et du contexte hormonal. En moyenne, six à huit séances de laser sont nécessaires pour obtenir une réduction durable significative. L’IPL peut nécessiter un nombre de séances plus important et des entretiens réguliers.
Oui, mais le traitement doit s’inscrire dans une prise en charge globale. En cas d’hirsutisme d’origine hormonale, un bilan peut être indiqué afin de stabiliser la cause sous-jacente. Le laser agit sur le follicule existant mais ne corrige pas un déséquilibre endocrinien.
En France, l’utilisation des lasers à visée d’épilation durable relève du champ médical. Elle engage la responsabilité du praticien et suppose la capacité à gérer d’éventuelles complications. Cette dimension réglementaire distingue nettement le laser médical de nombreuses pratiques esthétiques utilisant la lumière pulsée.
Le laser médical et la lumière pulsée ne sont pas équivalents.
Le laser émet une longueur d’onde unique, ciblée et puissante permettant une destruction sélective du follicule sous encadrement médical.
La lumière pulsée diffuse un spectre large, moins précis, avec des indications plus limitées.
Le choix doit être médical, individualisé et sécurisé.
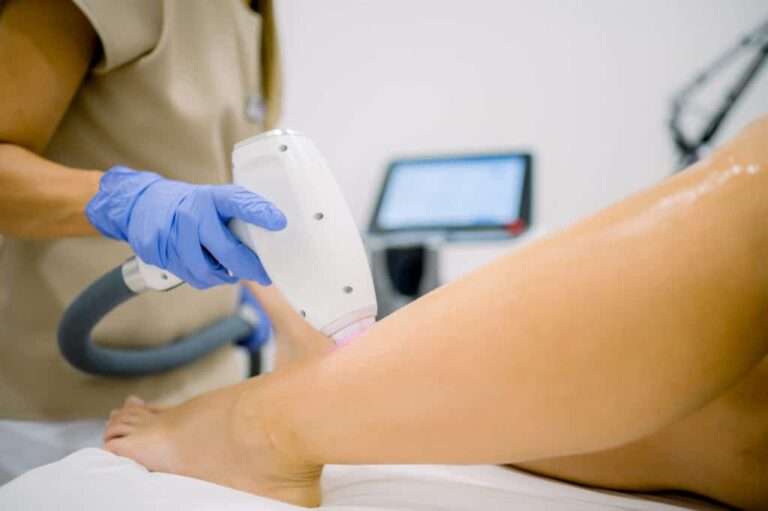
La différence entre laser médical et lumière pulsée repose avant tout sur la physique de la lumière et sur le cadre d’exercice. Le laser utilise une longueur d’onde spécifique, cohérente et hautement sélective, permettant d’atteindre un seuil thermique destructeur du follicule tout en maîtrisant l’atteinte des tissus environnants. La lumière pulsée, en revanche, émet un spectre large filtré, moins concentré et moins sélectif.
Cette distinction technologique entraîne des différences cliniques : stabilité des résultats, nombre de séances, précision sur les phototypes élevés et gestion du risque pigmentaire.
En France, l’épilation laser à visée durable relève d’un cadre médical strict, engageant la responsabilité du praticien et imposant une consultation préalable. Ce cadre constitue un élément déterminant de sécurité.
Ainsi, la question n’est pas simplement de choisir une machine, mais de s’assurer d’une indication adaptée, d’un diagnostic préalable rigoureux et d’un environnement médical responsable.
Anderson RR, Parrish JA.
Selective photothermolysis: precise microsurgery by selective absorption of pulsed radiation. Science. 1983;220(4596):524–527.
La littérature dermatologique confirme que :
Le principe de photothermolyse sélective est solidement établi.
Les lasers à longueur d’onde spécifique offrent une destruction folliculaire plus reproductible.
La lumière pulsée peut réduire la pilosité, mais avec une sélectivité moindre.
Le risque pigmentaire dépend fortement du phototype et des paramètres utilisés.
La majorité des données disponibles proviennent d’études cliniques prospectives, de séries de cas et de revues systématiques en dermatologie.
Les données scientifiques évoluent régulièrement. Les indications et paramètres doivent toujours être adaptés au patient après évaluation clinique individuelle, conformément au cadre réglementaire en vigueur en France.
Dans la littérature dermatologique et les recommandations professionnelles, un point revient de façon constante : les lasers et les sources lumineuses pour l’épilation sont efficaces, mais potentiellement iatrogènes si l’indication et les paramètres ne sont pas strictement maîtrisés. Le risque n’est pas théorique : brûlures, troubles pigmentaires et cicatrices sont décrits, en particulier lorsque le traitement est réalisé par des opérateurs insuffisamment formés ou avec une mauvaise sélection des patients.
Les sociétés savantes et organismes de référence convergent sur des principes simples, considérés comme des standards de bonne pratique :
l’évaluation du phototype, la prise en compte du bronzage et des médicaments photosensibilisants, l’adaptation des paramètres, la photoprotection avant/après, et la capacité à prendre en charge les complications.
L’American Academy of Dermatology souligne explicitement que les actes laser peuvent être dangereux “en mains inexpérimentées” et recommande de privilégier un médecin spécialiste formé à l’utilisation des lasers et à la physiologie cutanée.
Dans le même esprit, des ressources de référence en sécurité laser (ASLMS) insistent sur la nécessité d’un cadre structuré, de protocoles, et d’une culture de sécurité, particulièrement dans un contexte où ces dispositifs sont de plus en plus utilisés hors environnement médical strict.
Les recommandations européennes historiques sur l’épilation laser mettent fortement l’accent sur la sélection des patients : les peaux foncées et surtout les peaux bronzées présentent un risque accru de complications pigmentaires, ce qui justifie une stratégie de paramètres et de photoprotection rigoureuse.
Les recommandations européennes dédiées à la sécurité des dispositifs d’épilation lumineux destinés au grand public rappellent que la sécurité repose sur des standards techniques, des paramètres critiques et une prévention des risques cutanés et oculaires. Cette logique renforce, par contraste, l’intérêt d’un parcours médical quand l’objectif est une réduction durable et que les paramètres sont plus puissants et plus techniques.
Certaines pratiques ont évolué au fil du temps. Par exemple, un consensus d’experts en dermatologie (ASDS) a conclu qu’il n’existait pas suffisamment de preuves pour imposer un délai systématique avant certains lasers non ablatifs, incluant des lasers/lumières d’épilation, chez des patients exposés à l’isotrétinoïne, à condition que le geste soit réalisé par un clinicien entraîné et dans un cadre approprié.
En pratique, cela ne remplace pas l’évaluation médicale : cela rappelle simplement que la décision doit être individualisée.
Références et validation — Cet article est un contenu d’information médicale générale. Il s’appuie sur des publications de dermatologie, des consensus professionnels et des ressources institutionnelles internationales. Les indications et contre-indications varient selon le phototype, le contexte hormonal, l’historique cutané et les traitements en cours ; une consultation médicale permet d’individualiser la prise en charge.
Dernière mise à jour : 03/2026.
Relecture médicale : Comité médical Centre du Champ de Mars (Paris).
Vous souhaitez avoir plus de renseignements ou prendre un rendez-vous ? Posez votre question…
Découvrez tous les articles de blog et actualités pour vous conseiller au mieux pour bien préparer vos séances d’épilation laser, vos infections d’acide hyaluronique, de Botox, pour préparer votre peau et optimiser les séances de médecine esthétique effectuées dans le Centre du Champ de Mars de votre choix.
Appelez le Centre du Champ de Mars
Prendre rendez-vous au Centre du Champ de Mars